Tóm tắt nội dung
Ung thư phổi là một trong 3 loại ung thư thường gặp nhất và là nguyên nhân gây tử vong hàng đầu do ung thư ở phạm vi toàn cầu. Theo GLOBOCAN 2018 (một dự án của Cơ quan nghiên cứu ung thư quốc tế, trực thuộc Tổ chức y tế thế giới) tại Việt Nam, ung thư phổi đứng hàng thứ 2 sau ung thư gan. Bệnh gặp ở nam giới nhiều hơn nữ, ước tính hàng năm có khoảng 23.000 trường hợp mắc mới, và tử vong khoảng 21.000 ca.
Trước đây sử dụng thuật ngữ ung thư phế quản nguyên phát, để chỉ các khối u ác tính hình thành ở phế quản. Ngay nay sử dụng thuật ngữ ung thư phổi, để chỉ tất cả các loại ung thư xuất hiện ở đường hô hấp.
Có 2 loại ung thư phổi chính đó là:
- Ung thư phổi không tế bào nhỏ, chiếm khoảng 85% các loại ung thư phổi
- Ung thư phổi tế bào nhỏ, chiếm khoảng 10 – 15% các trường hợp ung thư phổi.
Tỷ lệ tử vong do ung thư phổi cao do bệnh thường được chẩn đoán vào giai đoạn muộn, khi mà ung thư đã di căn xa. Vì vậy, việc tầm soát phát hiện sớm ung thư phổi, đặc biệt là ở các đối tượng nguy cơ cao là vô cùng quan trọng.
1. Nguyên nhân gây ung thư phổi không tế bào nhỏ
Nguyên nhân gây ung thư phổi không tế bào nhỏ chưa được rõ ràng, nhưng có một số yếu tố làm tăng nguy cơ mắc bệnh. Các yếu tố nguy cơ đó là:
- Hút thuốc lá và khói thuốc lá: Được coi là nguy cơ hàng đầu gây ung thư phổi. Khói thuốc lá làm hỏng các tế bào trong phổi, khiến các tế bào phổi phát triển bất thường. Tiếp xúc thường xuyên với khói thuốc từ người khác có thể làm tăng nguy cơ mắc bệnh ung thư phổi ngay cả khi người đó không hút thuốc.
- Hút cần sa và sử dụng thuốc lá điện tử cũng có thể làm tăng nguy cơ ung thư phổi.
- Bụi a-mi-ăng: Đây là những tinh thể giống như tóc được tìm thấy trong nhiều loại đá và thường sử dụng là vật liệu cách nhiệt chống cháy trong các tòa nhà. Khi sợi amiăng được hít vào, chúng có thể gây kích ứng phổi. Nhiều nghiên cứu cho thấy sự kết hợp giữa hút thuốc và phơi nhiễm amiang đặc biệt nguy hiểm. Những người làm việc với amiăng trong một số ngành nghề như đóng tàu, khai thác amiang, cách nhiệt hoặc sửa chữa phanh ô tô và hút thuốc có nguy cơ phát triển bệnh ung thư phổi không tế bào nhỏ cao hơn.
- Radon: Là một loại khí vô hình, không mùi được giải phóng tự nhiên bởi một số đất và đá. Nếu phơi nhiễm với radon sẽ có nguy cơ tăng cao mắc một số loại ung thư bao gồm cả ung thư phổi.
- Các chất hóa học khác: Các chất hóa học khác như khí, hóa chất tại nơi làm việc hoặc trong môi trường có thể làm tăng nguy cơ mắc bệnh ung thư phổi. Ngoài ra, khói từ khí diesel hoặc từ kim loại hàn cũng có thể tăng nguy cơ ung thư phổi.
- Tiếp xúc với một số chất như bức xạ, asen, niken, crom cũng tăng nguy cơ ung thư phổi
- Di truyền học: Nếu có cha mẹ hoặc anh chị em ruột bị ung thư phổi, cũng có thể có nguy cơ mắc ung thư phổi cao.
2. Chẩn đoán ung thư phổi không tế bào nhỏ
Để chẩn đoán xác định ung thư phổi không tế bào nhỏ cần dựa vào các triệu chứng lâm sàng và cận lâm sàng.
2.1. Chẩn đoán lâm sàng

Biểu hiện lâm sàng tùy thuộc vào vị trí và mức độ lan rộng của tổn thương. Ở giai đoạn đầu tổn thương còn khu trú, thường không có triệu chứng gì đặc hiệu, thường được chẩn đoán tình cơ khi khám sức khỏe. Các triệu chứng lâm sàng thường được chia làm 3 nhóm là triệu chứng do khối u xâm lấn tại chỗ, triệu chứng khối u di căn xa và hội chứng cận ung thư.
Triệu chứng do xâm lấn tại chỗ, tại vùng:
Liên quan đến tắc nghẽn đường hô hấp, thâm nhiễm nhu mô phổi, xâm lấn các tổ chức xung quanh. Các triệu chứng thường gặp bao gồm:
- Ho: Gặp khoảng 80% các trường hợp, nhất là ở những người hút thuốc lá, ho liên tục, tăng dần, có thể ho khan hoặc ho khạc đờm
- Ho ra máu
- Khó thở
- Viêm phổi tái diễn 1 vị trí
- Tràn dịch màng phổi
- Đau tức ngực
- Đai vai, đau tay
- Triệu chứng do chèn ép: Khó nuốt, khàn tiếng, hội chứng tĩnh mạch chủ trên…
Các triệu chứng do di căn não, xương, chèn ép tủy sống…
- Di căn não: Có thể biểu hiện nhức đầu, buồn nôn, nôn, rối loạn nhận thức, rối loạn vận động, dấu hiệu thần kinh khu trú
- Di căn xương: Đau, hạn chế vận động, rối loạn cảm giác, gãy xương tự nhiên hoặc sau va chạm nhẹ
- Chèn ép tủy sống: Tê bì, yếu chi, mất vận động chi, rối loạn cơ tròn…
Các hội chứng cận ung thư:
- Không đặc hiệu: Sút gân, chán ăn, mệt mỏi
- Hội chứng kháng lợi niệu
- Hội chứng tăng tiết ACTH
- Hội chứng phì đại xương khớp do phổi
- Các hội chứng huyết học hiếm gặp khác như thiếu máu, tăng bạch cầu…
2.2. Chẩn đoán cận lâm sàng
Giúp chẩn đoán xác định và chẩn đoán phân biệt.
Chẩn đoán hình ảnh:
- Chụp X quang lồng ngực thẳng, nghiêng
- Chụp cắt lớp ngực, bụng, khung chậu
- Chụp cộng hưởng từ sọ não
- Xạ hình xương
- Chụp PET/CT toàn thân khi cần
Các chất chỉ điểm khối u (tumor marker):
- Các chất chỉ điểm giúp chẩn đoán xác định: SCC, CEA, Cyfra 21-1, ProGRP, NSE…
- Các chất chỉ điểm giúp chẩn đoán ung thư di căn phổi: CA 125, CA 15-3, CA 19-9, PSA…
Lấy mẫu tế bào xét nghiệm giải phẫu bệnh:
- Nội soi phế quản: Chải rửa tế bào, sinh thiết u
- Chọc hút chẩn đoán tế bào hoặc sinh thiết u, hạch trung thất dưới hướng dẫn siêu âm nội soi
- Chọc hút kim nhỏ chẩn đoán tế bào học hoặc sinh thiết lõi kim u hoặc tổn thương di căn (trực tiếp, dưới hướng dẫn của CT scan, hay dưới hướng dẫn của siêu âm nội soi)
- Cắt u hoặc sinh thiết qua phẫu thuật mở, phẫu thuật nội soi lông ngực hoặc trung thất
Nội soi phế quản: Để chẩn đoán xác định và đánh giá giai đoạn bệnh
3. Chẩn đoán giải phẫu bệnh ung thư phổi tế bào không nhỏ
- Ung thư biểu mô tuyến
- Ung thư biểu mô tế bào vảy
- Ung thư biểu mô tuyến – vảy
- Ung thư biểu mô tế bào lớn
- Các bướu nội tiết thần kinh của phổi
- Ung thư biểu mô dạng sarcôm
4. Chẩn đoán giai đoạn ung thư phổi không tế bào nhỏ theo TNM
T: khối u nguyên phát
T0: Không có khối u
Tx: U nguyên phát không xác định được bằng lâm sàng
Tis: Khối u tại chỗ
T1: U kích thước <= 3cm, bao quanh bởi nhu mô hoặc màng phổi tạng, không xâm lấn gần hơn cuống phổi (trên nội soi phế quản)
- T1a: Kích thước <= 1cm
- T1b: Kích thước u > 1cm nhưng <=2cm
- T1c: Kích thước u > 2cm, nhưng <= 3cm
T2: Kích thước u > 3cm, nhưng <= 5cm hoặc có bất kỳ đặc tính sau đây xâm lấn màng phổi tạng, xâm lấn phế quản gốc cách carina xa hơn 2cm, xẹp/viêm phổi thùy nhưng không hết toàn bộ phổi
- T2a: U kích thước > 3cm, nhưng <= 4cm
- T2b: U kích thước > 4cm, nhưng <= 5cm
T3: Kích thước u > 5cm nhưng <= 7cm hoặc xâm lấn trực tiếp vào thành ngực, cơ hoành, thần kinh hoành, màng phổi trung thất, màng ngoài tim; hoặc u xâm lấn phế quản gốc cách carina gần gơn 2cm; hoặc xẹp/viêm phổi tắc nghẽn toàn bộ một bên phổi; hoặc nốt di căn cùng thùy phổi.
T4: Kích thước u > 7cm hoặc bất kỳ kích thước xâm lấn vào tim, mạch máu lớn, khí quản, thần kinh hồi thanh quản, thực quản, thân đốt sống, carina; hoặc nốt di căn khác thùy cùng bên phổi
N: hạch vùng
- N0: Không di căn hạch vùng
- N1: Di căn hạch quanh phế quản, hạch rốn phổi, trong phổi cùng bên, kể cả do xâm lấn trực tiếp
- N2: Di căn hạch trung thất cùng bên hoặc hạch dưới carina
- N3: Di căn hạch trung thất đối bên, hạch rốn phổi đối bên, hạch cơ bậc thang hoặc hạch thượng đòn.
M: di căn xa
- M0: Không di căn xa
- M1a: Di căn thùy phổi đối bên, nốt màng phổi hoặc tràn dịch màng phổi
- M1b: Di căn ngoài lồng ngực đơn ổ 1 vị trí
- M1c: Di căn ngoài lồng ngực nhiều ổ một hoặc nhiều vị trí
5. Phân loại giai đoạn ung thư phổi không tế bào nhỏ theo TNM
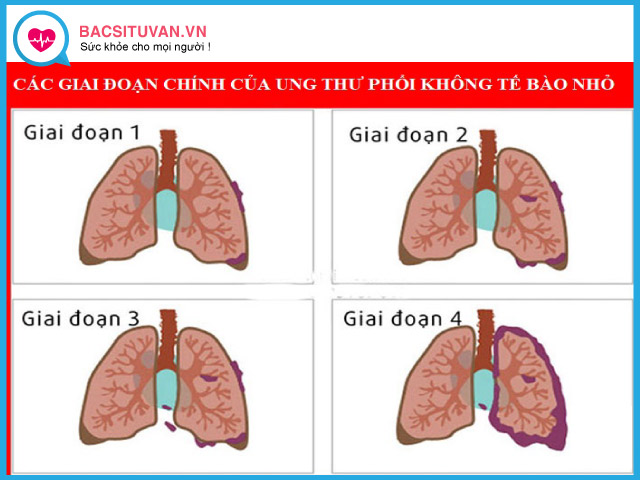
Không xác định được u: Tx, N0, M0
Giai đoạn 0: Tis, N0, M0
Giai đoạn I:
- IA1: T1a, N0, M0
- IA2: T1b, N0, M0
- IA3: T1c, N0, M0
- IB: T2a, N0, M0
Giai đoạn II:
- IIA: T2b, N0, M0
- IIB: T1a-c, N1, M0 hoặc T2a-b, N1, M0 hoặc T3, N0, M0
Giai đoạn III:
- IIIA: T1a-c, N2, M0 hoặc T2a-b, N2, M0 hoặc T3, N1, M0 hoặc T4, N0-1, M0
- IIIB: T1a-c, N3, M0 hoặc T2a-b, N3, M0 hoặc T3-4, N2, M0
Giai đoạn IV: T bất kỳ, N bất kỳ, M1
Giai đoạn IVA: T bất kỳ, N bất kỳ, M1a-b
Giai đoạn IVB: T bất kỳ, N bất kỳ, M1c
5. Điều trị ung thư phổi không tế bào nhỏ
Nguyên tắc điều trị:
Điều trị ung thư phổi không tế bào nhỏ theo nguyên tắc cá thể hóa từng trường hợp, cân nhắc tất cả các yếu tố:
- Bệnh lý: Thể mô bệnh học và sinh học phân tử, giai đoạn bệnh, diễn tiến sau điều trị…
- Người bệnh: Thể trạng, tuổi tác, bệnh lý kèm theo, điều kiện kinh tế, nguyện vọng…
- Điều kiện trang thiết bị, nguồn lực của cơ sở y tế…
Mục tiêu điều trị phân theo giai đoạn:
- Điều trị triệt căn nhằm mục tiêu chữa khỏi: Giai đoạn sớm, khu trú tại chỗ, tại vùng (giai đoạn I, II, IIIA)
- Điều trị mang tính giảm nhẹ, tăng chất lượng cuộc sống và kéo dài thời gian sống, áp dụng cho giai đoạn tiến triển tại chỗ, tại vùng hoặc tái phát di căn (giai đoạn IIIB, IIIC, IV).
Đối với giai đoạn còn khu trú, phẫu thuật và xạ trị là phương pháp điều trị mang tính triệt căn. Giai đoạn tiến triển (tái phát di căn) việc điều trị chủ yếu mang tính làm dịu triệu chứng và kéo dài thời gian sống. Giai đoạn tiến triển tại chỗ, tại vùng hiện đang nghiên cứu áp dụng phương thức điều trị đa mô thức, trong đó phương thức hóa – xạ trị đồng thời được áp dụng rộng rãi.
Sơ đồ điều trị ung thư phổi không tế bào nhỏ theo giai đoạn:
Giai đoạn I 🡪 Điều trị triệt căn tại chỗ
Giai đoạn II 🡪 Điều trị triệt căn tại chỗ 🡪 Điều trị bổ trợ (hóa trị /xạ trị)
Giai đoạn III 🡪 Phẫu thuật triệt căn 🡪 Điều trị bổ trợ (hóa trị /xạ trị)
Điều trị đa mô thức (hóa trị - xạ trị đồng thời hoặc hóa trị /xạ trị)
Giai đoạn IV 🡪 Điều trị toàn thân
Điều trị giai I – II:
- Đối với giai đoạn này, phẫu thuật và xạ trị mang tính triệt để, vai trò của hóa trị bổ trợ trước và sau điều trị triệt để còn khiêm tốn.
- Với trường hợp không phẫu thuật được (chẳng hạn như nguy cơ phẫu thuật có nhiều nguy hiểm) có thể cân nhắc áp dụng một số biện pháp khác, như xạ trị triệt căn.
Điều trị giai đoạn tiến triển tại chỗ (giai đoạn IIIA không mổ được, giai đoạn IIIB): giai đoạn này chủ yếu là xạ trị hoặc phối hợp hóa trị và xạ trị đồng thời.
Điều trị giai đoạn tiến triển tái phát hoặc di căn:
Trong giai đoạn này mục đích điều trị chỉ là để giảm thiểu triệu chứng liên quan, cải thiện chất lượng cuộc sống và kéo dài thời gian sống.
Phương pháp điều trị ung thư phổi không tế bào nhỏ đặc hiệu chủ yếu dùng trong giai đoạn này là các biện pháp điều trị mang tính toàn thân, bao gồm hóa trị bằng các thuốc gây độc tế bào, điều trị đích, điều trị miễn dịch…
Ung thư phổi




