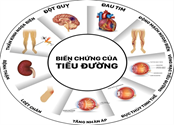
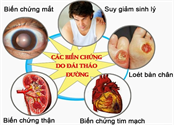
Đái tháo đường nếu không được chẩn đoán sớm và điều trị kịp thời có thể để lại nhiều biến chứng nặng nề. Biến chứng cấp tính có thể dấn đến tử vong nhanh chóng. Trong khi biến chứng mạn tính ảnh hưởng nhiều đến sức khỏe, có thể dẫn đến tàn phế, sống phụ thuộc.
Ngượi lại, nếu được điều trị phù hợp, lượng glucose huyết được kiểm soát tốt sẽ hạn chế được rất nhiều biến chứng.
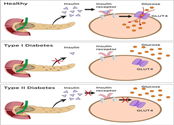
Tùy theo đái tháo đường là type 1 hay type 2 mà có biện pháp điều trị khác nhau. Type 1 là phụ thuộc hoàn toàn vào insulin cho nên phải tiêm insulin suốt đời. Trong khi type 2 dùng thuốc uống hạ đường huyết suốt đời. Đái tháo đường type 2 giai đoạn nặng hoặc khi có biến chứng cấp tính, có thể phải tiêm insulin cùng với uống thuốc hạ glucose huyết.
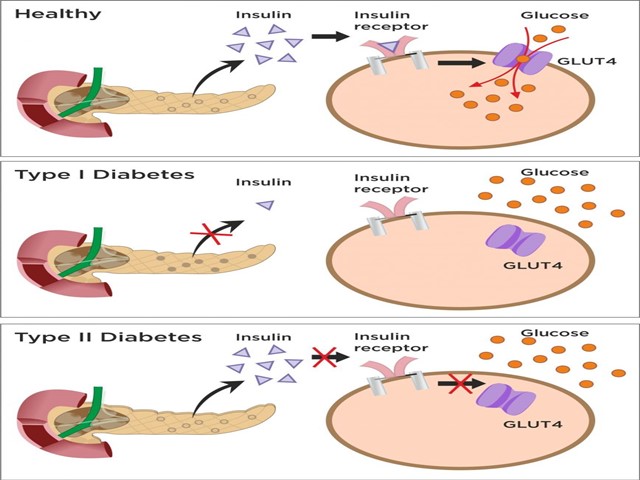
Điều trị đái tháo đường type 1
Nguyên tắc điều trị là làm mất triệu chứng của bệnh, tránh biến chứng lâu dài, tránh tai biến do điều trị. Mục tiêu là giữ glucose huyết lúc đói ở mức 5 – 7mmol/L và HbA1C dưới 6,5%.
Người mắc đái tháo đường type 1 cần được giáo dục, hướng dẫn cách dùng thuốc, chế độ ăn, luyện tập và phải theo dõi glucose máu thường xuyên để theo dõi và điều chỉnh liều thuốc.
Thuốc điều trị duy nhất đối với đái tháo đường type 1 là tiêm insulin hàng ngày. Vì thế mà người bị đái tháo đường type 1 cần được hướng dẫn cách tiêm insulin để có thể tự tiêm tại nhà. Việc sử dụng insulin phải được chỉ định của bác sĩ chuyên khoa, phải dò liều để tìm liều tốt nhất.
Hiện có nhiều loại insulin, được phân loại theo thời gian tác dụng:
- Insulin nhanh: Tác dụng nhanh sau tiêm 15 – 30 phút, đỉnh tác dụng sau 1 giờ, kéo dài 4 – 6 giờ, nên tiêm trước ăn 30 phút. Loại này thường tiêm dưới da, cũng có thể tiêm đường tĩnh mạch. Được chỉ định trong giai đoạn cấp, thường sử dụng trong bệnh viện và có sự giám sát chặt của bác sĩ.
- Insulin trung gian (NPH): Tác dụng sau tiêm 2 – 4 giờ, đỉnh tác dụng 4 – 5 giờ, thời gian tác dụng kéo dài 10 – 18 giờ.
- Insulin hỗn hợp: Được trộn giữa insulin nhanh và insulin trung gian. Có nhiều loại như Mixtard 30/70, Scillin M,…. Thuốc bắt đầu tác dụng sau 30 phút, đỉnh tác dụng 2 – 8 giờ, kéo dài 24 giờ.
- Insulin 30 HM Penfill: Là insulin dạng hỗn hợp, nhưng được đóng đưới dạng bút, có thể điều chỉnh liều để tiêm trực tiếp.
- Insulin tác dụng kéo dài (Glargin): Thời gian bắt đầu tác dụng sau tiêm 5 giờ, duy trì tác dụng trong 24 giờ.
Liều dùng insulin và phác đồ tiêm insulin phải hoàn toàn theo chỉ định của bác sĩ chuyên khoa. Phải theo dõi glucose máu thường xuyên để điều chỉnh liều cho phù hợp, tránh biến chứng và tránh nguy cơ hạ glucose máu.
Một số phác đồ tiêm insulin:
- Phác đồ 1: Phác đồ 4 mũi insulin
+ Mũi 1: Tiêm insulin nhanh, trước ăn sáng 30 phút
+ Mũi 2: Tiêm insulin nhanh, trước ăn trưa 30 phút
+ Mũi 3: Tiêm insulin nhanh, trước ăn chiều 30 phút
+ Mũi 4: Tiêm insulin tác dụng kéo dài khi đi ngủ (22 giờ), không được tiêm insulin nhanh vào thời điểm này để tránh hạ đường huyết trong đêm.
Phác đồ 4 mũi có ưu điểm là duy trì nồng độ insulin trong máu ổn định nhất, giúp kiểm soát đường huyết tốt nhất suốt 24 giờ. Tuy nhiên, phải tiêm nhiều lần trong ngày, nên thực tế cũng ít được áp dụng.
- Phác đồ 2: Phác đồ 3 mũi insulin
+ Mũi 1: Tiêm insulin hỗn hợp, trước ăn sáng 30 phút
+ Mũi 2: Tiêm insulin nhanh, trước ăn trưa 30 phút
+ Mũi 3: Tiêm insulin hỗn hợp, trước ăn chiều 30 phút
- Phác đồ 3: Phác đồ 2 mũi insulin
+ Mũi 1: Tiêm insulin hỗn hợp trước ăn sáng
+ Mũi 2: Tiêm insulin hỗn hợp trước bữa ăn chiều
Ở phác đồ này, thường liều buổi sáng bằng 2/3 tổng liều, liều buổi chiều bằng 1/3 tổng liều.
- Phác đồ 4: Phác đồ 3 mũi insulin
+ Mũi 1: Tiêm insulin hỗn hợp trước ăn sáng
+ Mũi 2: Tiêm insulin nhanh trước ăn chiều
+ Mũi 3: Tiêm insulin hỗn hợp khi đi ngủ
Điều trị đái tháo đường type 2
Nguyên tắc điều trị là kiểm soát tốt glucose lúc đói huyết ở mức 5 – 7mmol/L, HbA1C ở mức dưới 6,5%, điều trị các yếu tố nguy cơ như béo phì, rối loạn chuyển hóa lipid máu, tăng huyết áp,…
Đối với đái tháo đường type 2, nói chung là chỉ điều trị bằng viên uống hạ đường huyết. Ở giai đoạn nặng thì phải kết hợp vừa tiêm insulin và vừa dùng viên uống hạ đường huyết.
Tương tự như đái tháo đường type 1, điều trị đái tháo đường type 2 cũng phải phải dùng thuốc hàng ngày, phải dò liều để tìm ra liều tối ưu có tác dụng.
Các nhóm thuốc uống hạ đường huyết được sử dụng rộng rãi:
- Nhóm thuốc kích thích tiết insulin:
Đại diện cho nhóm này là nhóm sulfonyl urea (còn gọi là sulfamid hạ đường huyết). Có hai nhóm được sử dụng rổng rãi:
Gliclazide: Gồm các biệt dược Diamicron 80mg, DiamicronMR 30mg, DiamcronMR 60mg
Glimepiride: Amaryl 1mg, 2mg, 4mg.
Tác dụng phụ có thể gặp: Nhìn mờ, chán ăn, buồn nôn, táo bón, tiêu chảy, mẩn ngứa, đau đầu, có nguy cơ hạ đường huyết.
Chống chỉ định: Đái tháo đường type 1, đái tháo đường nhiễm toan cetone, hôn mê, suy gan, suy thận, phụ nữ có thai hoặc cho con bú, mẫn cảm với các thành phần của thuốc.
- Nhóm Biguanide - Metformin:
Một số thuốc được sử dụng rộng rãi: Glucophage, Glucophage XR….
Tác dụng: Làm tăng nhạy cảm Insulin ở các mô ngoại vi, giảm sản xuất glucose tại gan, làm chậm hấp thu chất đường bột trong ống tiêu hóa.
Tác dụng phụ có thể gặp: Tiêu chảy, buồn nôn, nhiễm toan acid lactic
Chống chỉ định: Đái tháo đường type 1, suy gan, suy thận nặng, suy tim, phụ nữ có thai hoặc cho con bú, mẫn cảm với các thành phần của thuốc.
- Nhóm ức chế men α – Glucosidase
Hiện này chỉ có Glucobay 50mg được sử dụng, còn các nhóm thuốc khác ít được sử dụng.
Tác dụng: Thuốc làm giảm hấp thu chất đường bột từ ống tiêu hóa vào máu.
Tác dụng phụ có thể gặp: Đau bụng, tiêu chảy
Chống chỉ định: Bệnh đường ruột mạn tính gây giảm hấp thu, phụ nữ có thai hoặc cho con bú, mẫn cảm với các thành phần của thuốc.
- Nhóm ức chế men DPP-4
Đây là nhóm thuốc mới, có nhiều ưu điểm trong điều trị đái tháo đường type 2. Một số thuốc được sử dụng rộng rãi là Januvia, Vildagliptin, Saxagliptin…
Tác dụng: Thuốc làm ức chế sự giải phóng glucagon, dẫn đến làm tăng tiết insulin, gây hạ glucose huyết
Tác dụng phụ có thể gặp: Viêm mũi xoang, đau đầu, buồn nôn, dị ứng
Chống chỉ định: Phụ nữ có thai hoặc cho con bú, mẫn cảm với các thành phần của thuốc.
- Điều trị insulin trong đái tháo đường type 2:
Điều trị insulin ở bệnh nhân đái tháo đường type 2 khi lượng glucose tăng cao không kiểm soát được, mặc dù được điều trị tích cực bằng viên uống hạ glucose máu và thực hiện chế độ ăn kiêng phù hợp.
Insulin cũng được chỉ định trong các trường hợp đái tháo đường typ2 có biến chứng nặng, như triệu chứng nặng lên, tăng cetone trong nước tiểu, nhiễm trùng, cần can thiệp phẫu thuật, hoặc là những người bị đái tháo đường type 2 mà phải sử dụng các thuốc có nguy cơ tăng glucose máu (như phải dùng corticoid...).
Các trường hợp đái tháo đường type 2 nhưng sử dụng insulin kéo dài đó là các trường hợp có bệnh suy gan, suy thận, biến chứng mắt, trường hợp không thể tiếp tục điều trị bằng các loại viên uống hạ glucose máu.
Việc lựa chọn loại insulin cũng như liều lượng hoàn toàn phải tuân thủ phác đồ của bác sĩ chuyên khoa. Thường sử dụng insulin được thực hiện tại bệnh viện, song song với sử dụng viên uống. Sau khi tình trạng glucose đa ổn định thì ngừng tiêm insulin và chuyển sang đường uống.
Nguyên tắc điều trị là kiểm soát tốt glucose lúc đói huyết ở mức 5 – 7mmol/L, HbA1C ở mức dưới 6,5%, điều trị các yếu tố nguy cơ như béo phì, rối loạn chuyển hóa lipid máu, tăng huyết áp,…
Đối với đái tháo đường type 2, nói chung là chỉ điều trị bằng viên uống hạ đường huyết. Ở giai đoạn nặng thì phải kết hợp vừa tiêm insulin và vừa dùng viên uống hạ đường huyết.
Tương tự như đái tháo đường type 1, điều trị đái tháo đường type 2 cũng phải phải dùng thuốc hàng ngày, phải dò liều để tìm ra liều tối ưu có tác dụng.
- Đái tháo đường thai kỳ:
Việc điều trị đái tháo đường đối với những phụ nữ mang thai vừa phải kiểm soát tốt đường huyết và vừa phải tránh nguy cơ ảnh hưởng đến thai nhi. Tốt nhất là duy trì lượng glucose máu lúc đói trong khoảng 5 – 7mmol/L, nhưng không được để đường máu lúc đói dưới 3,4mmol/L.
Điều trị đái tháo đường thai kỳ, lựa chọn duy nhất là tiêm insulin có nguồn gốc từ người.
Liều lượng phải căn cứu vào mức độ tăng glucose máu, cũng như thể trạng của từng người.
Trong quá trình điều trị phải được theo dõi glucose máu thường xuyên, tốt nhất là xét nghiệm 4 – 5 lần mỗi ngày, thường là vào buổi sáng và sau các bữa ăn. Căn cứ vào lượng glucose máu mà điều chỉnh liều insulin.
Chế độ ăn đối với người đái tháo đường:
Khẩu phần ăn hàng ngày vô cùng quan trọng, liên quan đến việc sử dụng thuốc và chọn liều tối ưu. Vì vậy chế độ ăn của người đái tháo đường phải được giáo dục và khuyến cáo chặt chẽ.
Khẩu phần ăn hàng ngày đối với mỗi người đều khác nhau. Với người béo phì cần chế độ ăn kiêng, chỉ khoảng 20Kcalo/kg cân nặng/ngày. Người trọng lượng trung bình ăn khoảng 30Kcalo/kg cân nặng/ngày.
Những người gầy thì phải ăn khoảng 40Kcalo/kg cân nặng/ngày.
Loại thức ăn cũng hết sức lưu ý, phải cân bằng giữa 3 loại glucid chiếm 50%, lipid khoảng 35%, protein khoảng 15%.
Nên ăn làm nhiều lần trong ngày, mỗi bữa ăn ít cơm (lưng bát cơm), ăn nhiều rau xanh. Hạn chế những thức ăn ngọt, như bánh ngọt, kẹo, trái cây ngọt,...
Uống bia rượu với lượng vừa ở bệnh nhân đái tháo đường có thể chấp nhận được, với điều kiện phải tính calo/ngày (1g rượu cho 7 calo) và không nên dùng khi bụng đói, dễ hạ glucose máu.
Thể dục thể thao
Thể dục thể thao giúp giảm cân, cải thiện được lượng glucose máu, tăng tính nhạy cảm của insulin ở ngoại biên, giúp tăng cường sức khỏe thể lực, tăng khả năng sử dụng oxy tổ chức, làm chậm nhịp tim lúc nghỉ ngới,…
Có thể luyện tập môn thể thao nào cũng được, miễn là phù hợp với sở thích, độ tuổi và không có chống chỉ định, như đi bộ, chạy bộ, aerobic,…Thời gian tập thường xuyên, ít nhất 60 phút/ ngày, ít nhất 5 ngày mỗi tuần.
Ths.Bs Vũ Văn Lực
Đái tháo đường