Tóm tắt nội dung
Trước đây quan niệm những trường hợp áp xe thận là do tụ cầu gây ra, nhưng ngày nay thì đã có nhiều thay đổi nhiều vì khi làm xét nghiệm và nuôi cấy đã phát hiện ra vi khuẩn gram (-) cũng gây áp xe thận.
Cả nam và nữ đều có nguy cơ mắc bệnh ngang nhau, theo thống kê của Bộ Y tế thì tỷ lệ mắc áp xe thận khoảng 10/10.000 dân. Bệnh nhân tiểu đường có nguy cơ mắc bệnh này rất cao, chiếm đến 1/3 số ca mắc áp xe thận.
Bệnh áp xe thận được chia làm hai loại, gồm:
- Áp xe thận đại thể: Ổ mủ được hình thành trong các mô thận, loại này có thể xảy đến sau khi bị viêm bể thận cấp tính và viêm bể thận mạch co hoặc đơn giản chỉ là viêm thận.
- Áp xe thận vi thể: Loại này hiếm gặp, có thể dẫn đến bệnh suy thận.
1. Nguyên nhân gây áp xe thận
Những nguyên nhân phổ biến gây bệnh áp xe thận, như sau:
- Rối loạn chức năng bàng quang (bàng quang thần kinh)
- Viêm thận: thận viêm tạo điều kiện cho vi khuẩn phát triển dẫn đến nhiễm trùng
- Nhiễm Mycoplasma hominis sau cuộc ghép thận
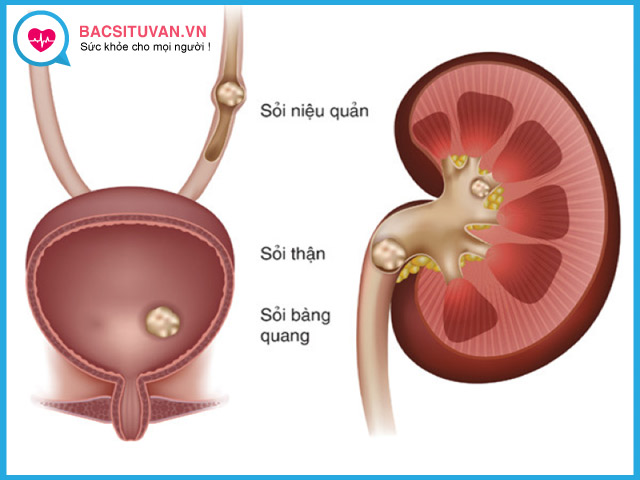
- Sỏi đường tiết niệu, gây ứ nước thận, là nguyên nhân thường gặp gây áp xe thận
- U chèn ép đường tiết niệu cũng là nguyên nhân gây áp xe thận
- Viêm đường tiết niệu: Có thể là viêm bàng quang, niệu đạo, niệu quản gây áp xe thận và viêm bể thận.
- Nhiễm khuẩn huyết: Vi khuẩn theo đường máu đến thận gây viêm thận rồi áp xe thận.
2. Yếu tố nguy cơ gây áp xe thận
Yếu tố làm tăng nguy cơ mắc áp xe thận, bao gồm:
- Người mắc bệnh tự miễn, bệnh tiểu đường, bệnh hồng cầu hình liềm
- Người phụ nữ mang thai
- Người cao tuổi, nhất là những người từ 65 tuổi trở lên.
3. Những dấu hiệu và triệu chứng của áp xe thận
Các dấu hiệu, triệu chứng dưới đây là thường gặp nhất đối với người mắc bệnh áp xe thận, gồm:
- Có hội chứng nhiễm khuẩn rõ rệt như sốt cao, rét run, ớn lạnh, mạch nhanh
- Kèm theo người bệnh thấy đau nhiều ở hố thắt lưng, như một bệnh cảnh của viêm thận – bể thận cấp.
- Ở giai đoạn đầu không có hiện tượng tiểu ra mủ và nước tiểu hoàn toàn bình thường, vì ổ mủ không thông với đường niệu.
- Nhiều trường hợp áp xe thận có bệnh cảnh diễn ra từ từ hơn, người bệnh có những đợt sốt nhiễm khuẩn nhưng không rầm rộ, tình trạng sức khỏe suy sụp dần, và đau vùng thắt lưng như trường hợp viêm thận - bể thận mạn, và có khi có sỏi thận kèm theo.
- Khi thăm khám trong trường hợp cấp có thể thấy vùng thắt lưng đau, hoặc phù nề đỏ ở vùng hố thắt lưng (vùng sườn lưng), đôi khi sờ thấy một khối căng, đau và có phản ứng khi thăm khám.
- Ở những trường hợp bệnh diễn biến bệnh từ từ hơn, khi thăm khám vùng thắt lưng, không thấy phản ứng dữ dội, nhưng có thể thấy thận to, căng đau, hoặc thấy được ổ áp xe, khi chọc dò có thể ra mủ.
4. Biến chứng của áp xe thận
Trường hợp được điều trị sớm và kịp thời, áp xe thận có thể khỏi hẳn, người bệnh hết đau, ăn uống bình thường, và không để lại biến chứng. Ngược lại nếu không được điều trị hoặc điều trị không tốt, áp xe thận có thể gây ra các biến chứng như sau:
- Viêm tấy quanh thận: Khi ổ áp xe phát triển vỡ ra ngoài thận sẽ gây nên viêm tấy quanh thận, người bệnh đau ở hố thắt lưng, phù nề và phản ứng dữ dội vùng thắt lưng, tiên lượng nặng nếu không xử lý kịp thời.
- Áp xe vỡ vào đường tiết niệu: Ổ áp xe vỡ thông vào đường niệu làm cho người bệnh đi tiểu ra mủ, điều này giúp người bệnh dễ chịu hơn do mủ được tháo qua đường tiết niệu. Tuy nhiên, nếu không được theo dõi và điều trị tiếp, bệnh có thể chuyển thành viêm mạn tính, hay tái phát.
- Nhiễm khuẩn huyết: Vi khuẩn từ ổ áp xe xâm nhập vào đường máu gây nhiễm khuẩn huyết, bệnh diến biến từ từ, sốt không cao, các triệu chứng nghèo nàn, nhưng cơ thể suy nhược dần, gầy yếu, chức năng thận suy giảm và thận bị phá hủy dần. Người bệnh có thể bị sốc nhiễm khuẩn, tiên lượng rất nặng nếu không được điều trị sớm và kịp thời.
5. Chẩn đoán áp xe thận
Chẩn đoán xác định
Ở giai đoạn đầu, nhất là khi triệu chứng tại chỗ chưa có biểu hiện rõ ràng, việc chẩn đoán một trường hợp sốt cao bị nhiễm khuẩn gây áp xe thận là rất khó. Chỉ đến khi có triệu chứng tại chỗ như đau vùng thắt lưng, thận to và đau hoặc khối cơ thành hố thắt lưng viêm tấy, phù nề, hướng tới một trường hợp thận nhiễm mủ, lúc đó mới giúp ta chẩn đoán dễ dàng hơn.
Tuy nhiên, ngay cả trong trường hợp này, người ta cũng dễ chẩn đoán nhầm với một số bệnh khác như viêm ruột thừa sau manh tràng, dưới gan, viêm túi mật cấp, tràn mủ màng phổi…
Bên cạnh những triệu chứng lâm sàng gợi ý, ta cần dựa thêm một số triệu chứng cận lâm sàng.
Xét nghiệm cần thực hiện:
- Xét nghiệm máu
- Xét nghiệm nước tiểu
- Chụp hệ tiết niệu không chuẩn bị
- Chụp niệu đồ tiêm tĩnh mạch (UIV)
- Chụp động mạch thận
- Siêu âm
- Chụp CT (CT scanner)
- Chụp nhấp nháy thận đồ
6. Điều trị áp xe thận
6.1. Điều trị nội khoa

- Chủ yếu nâng cao thể trạng và điều trị kháng sinh.
- Nếu chủng gây bệnh là loại cầu khuẩn, sử dụng loại kháng sinh nhóm beta-lactamin, thông thường là các loại penicilline, hoặc loại kháng sinh có phổ rộng cephalosporine thế hệ 2, 3.
- Nếu chủng gây bệnh loại gram (-) nên dựa vào kháng sinh đồ để điều trị kháng sinh thích hợp. Có thể điều trị một loại kháng sinh hoặc phối hợp nhiều loại tùy theo kết quả nuôi cấy vi khuẩn.
6.2. Điều trị thủ thuật
- Chọc dò ổ áp xe qua thành bụng, hút mủ, sau đó bơm rửa ổ áp xe rồi bơm kháng sinh vào điều trị tại chỗ.
- Có thể chọc dò dưới sự hướng dẫn của siêu âm, và có thể qua kim chọc dò, luồn ống dẫn lưu để dẫn lưu ổ mủ.
6.3. Điều trị phẫu thuật
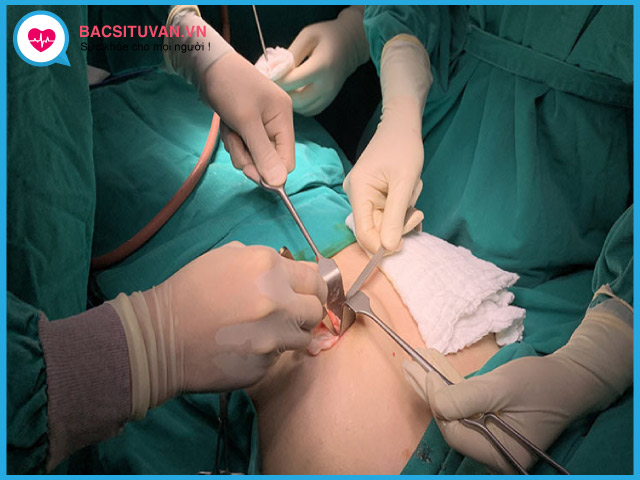
- Phẫu thuật trích tháo mủ và dẫn lưu mủ là chính.
- Giải phóng nguyên nhân gây ứ tắc đường niệu như sỏi thận, sỏi niệu quản hoặc khối u chèn ép
- Chỉ tiến hành cắt thận bán phần hay cắt thận khi xác định phần thận bị hủy hoại hoàn toàn mất chức năng.
6.4. Nguyên tắc điều trị
- Khi bệnh ở giai đoạn cấp tính chỉ có biểu hiện lâm sàng, chưa có dấu hiệu ổ mủ khu trú: chủ yếu điều trị kháng sinh thích hợp và nâng cao thể trạng, bệnh có thể khỏi. Tuy nhiên, phải theo dõi tiếp về sau qua xét nghiệm và siêu âm đề phòng tái phát và bệnh trở thành mạn tính.
- Khi ổ mủ đã hình thành: Trích tháo mủ với điều trị kháng sinh là phương pháp điều trị chính. Khi trích tháo mủ phải đủ rộng để dẫn lưu được hết mủ và đề phòng miệng trích bít tắc lại gây ổ mủ tổn dư.
- Điều trị biến chứng: Khi ổ mủ vỡ vào các cơ quan lân cận gây biến chứng phải mổ để điều trị biến chứng như dẫn lưu mủ màng phổi, màng bụng hoặc cắt bỏ đường dò ra ngoài da.
- Điều trị nhiều ổ áp xe nhỏ như kê: Chủ yếu điều trị nội khoa bằng kháng sinh, có khi phải phối hợp với lọc máu và corticoid, và nhiều khi phải giải quyết nguyên nhân gây bệnh như mổ lấy sỏi, giải quyết ứ tắc đường niệu.
7. Thay đổi lối sống giúp dự phòng và hạn chế diến biến áp xe thận

- Khám và phát hiện sớm các bệnh lý có thể gây ứ nước ở thận, như sỏi thận, sỏi niệu quản, u đường tiết niệu, khối u chèn ép đường tiết niệu…
- Hàng ngày uống nhiều nước, không được nhịn đi tiểu. Mục đích chính đó là đào thải vi khuẩn bên trong đường tiết niệu ra ngoài.
- Khi có dấu hiệu viêm đường tiết niệu phải đi khám và điều trị sớm, tránh biến chứng viêm thận, có nguy thể gây áp xe thận
- Khi chưa hết nhiễm trùng hẳn, tuyệt đối không được uống rượu, bia và cà phê vì có thể khiến việc tiểu tiện khó khăn hơn
- Khi có đau nhiều, thì phải sử dụng thuốc giảm đau, tuy nhiên phải trong chỉ định của các bác sĩ chuyên khoa
- Tuân thủ theo hướng dẫn của bác sĩ trong việc điều trị.
Áp-xe thận




