Tóm tắt nội dung
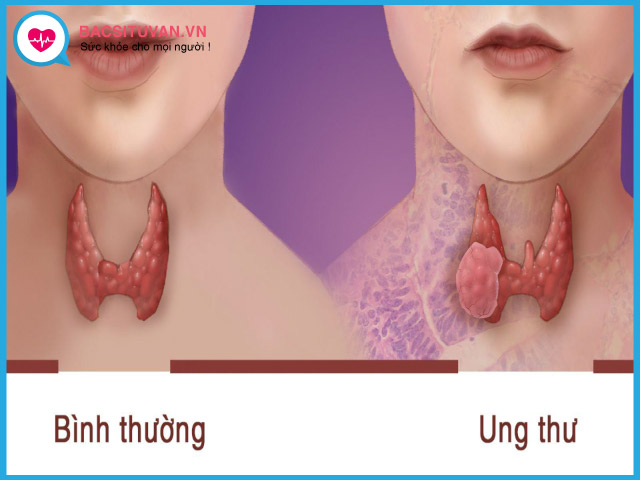
Tuyến giáp là một tuyến nội tiết nằm ở giữa cổ, ngay phía trước sụn giáp, gồm 2 thùy nối với nhau qua eo giáp trạng, có chức năng tiết ra hormon tuyến giáp giúp cơ thể tăng trưởng và phát triển.
Ung thư tuyến giáp xảy ra khi những tế bào bình thường ở tuyến giáp biến đổi thành những tế bào bất thường và nhân lên không tuân theo sự kiểm soát của cơ thể. Ung thư tuyến giáp là một trong những bệnh thường gặp vùng đầu, mặt, cổ. Bệnh gặp ở cả nam và nữ, thường không có dấu hiệu rõ ràng, nên khi phát hiện bệnh đã ở giai đoạn muộn.
Ung thư tuyến giáp chia làm hai nhóm khác nhau về lâm sàng và tiên lượng, đó là ung thư tuyến giáp thể biệt hóa và ung thư tuyến giáp thể không biệt hóa. Thể biệt hóa tiến triển chậm, tiên lượng tốt. Trong khi thể không biệt hóa tiến triển nhanh, người bệnh thường đến viện khi khối u và hạch đã xâm lấn rộng, không cắt bỏ được, di căn xa sớm và tiên lượng xấu.
1. Những nguyên nhân dẫn đến ung thư tuyến giáp
Rối loạn miễn dịch
Đây được xem là nguyên nhân đầu tiên có thể gây ung thư tuyến giáp. Đối với những người khỏe mạnh, hệ miễn dịch có vai trò sản xuất ra các kháng thể giúp cơ thể chống lại sự xâm nhập của các virut, vi khuẩn gây hại từ môi trường sống xung quanh. Khi hệ miễn dịch bị rối loạn, chức năng đó sẽ bị suy giảm, tạo cơ hội cho các loại vi khuẩn, virut có hại tấn công vào cơ thể, bao gồm cả tuyến giáp. Do đó, hệ miễn dịch bị rối loạn không chỉ là nguyên nhân gây ung thư tuyến giáp mà còn là điều kiện thuận lợi cho sự hình thành và phát triển của các bệnh lý nguy hiểm khác.
Nhiễm phóng xạ
Phóng xạ có thể xâm nhập vào cơ thể từ bên ngoài khi dùng tia phóng xạ để điều trị bệnh hay do vô tình nhiễm từ các nguồn phát tia phóng xạ. Cũng có thể nhiễm vào cơ thể qua đường tiêu hóa hay hô hấp (do nuốt hoặc hít phải).
Trẻ em rất nhạy cảm với các tia phóng xạ, do đó các bậc phụ huynh nên hạn chế việc cho trẻ tiếp xúc với các nguồn tia phóng xạ để bảo đảm sức khỏe cho trẻ và hạn chế nguy cơ mắc bệnh.
Yếu tố di truyền
Các nghiên cứu đã chỉ ra rằng, có khoảng 70% trường hợp ung thư tuyến giáp có người thân trong gia đình (bố, mẹ, anh chị em ruột...) đã từng mắc bệnh. Tuy nhiên, hiện nay các nhà khoa học vẫn chưa thể tìm ra được gen nào dẫn tới tình trạng này.
Yếu tố tuổi tác, thay đổi hormon
Ung thư tuyến giáp thường xảy ra ở độ tuổi từ 30-50, phụ nữ có nguy cơ mắc bệnh cao gấp 2 - 4 lần so với nam giới. Sự chênh lệch này là do yếu tố hormon đặc thù ở phụ nữ và quá trình mang thai đã kích thích hình thành bướu giáp và hạch tuyến giáp. Hoặc trong giai đoạn sau sinh, nhiều phụ nữ bị viêm tuyến giáp sau sinh, điều này cũng là do sự thay đổi nội tiết trong cơ thể gây suy giáp tạm thời ở phụ nữ sau thời kỳ thai nghén.
Mắc bệnh tuyến giáp
Những bệnh nhân bị bướu giáp, bệnh Basedow... có nguy cơ mắc ung thư tuyến giáp cao hơn những người khác. Hoặc những người đã từng mắc bệnh viêm tuyến giáp, dù đã điều trị khỏi nhưng nguy cơ tái phát bệnh rất cao.
Ngoài những yếu tố nguy cơ gây bệnh ung thư tuyến giáp được nêu trên, các nhà khoa học cũng đã chỉ ra nhiều nguyên nhân và các yếu tố khác cũng có nguy cơ gây ung thư tuyến giáp, như thiếu iot, uống rượu thường xuyên trong thời gian dài, thói quen hút thuốc lá, thừa cân béo phì...
2. Triệu chứng của ung thư tuyến giáp
Triệu chứng cơ năng
Trong giai đoạn sớm, triệu chứng cơ năng thường nghèo nàn, ít có giá trị. Tình huống lâm sàng thường gặp nhất là người bệnh tự phát hiện hoặc đi khám sức khoẻ định kỳ thấy u.
Ở giai đoạn muộn hoặc khối u xâm lấn có thể xuất hiện triệu chứng như chèn ép:
- Xâm lấn dây thần kinh quặt ngược gây khàn giọng. Đây là đặc điểm có thể gợi ý khối u giáp là ung thư, bởi khối u giáp lành tính hiếm khi gây khàn tiếng.
- Chèn ép thực quản gây khó nuốt
- Khó thở do u xâm lấn vào khí quản.
- Một số trường hợp đến viện vì triệu chứng của di căn xa, qua thăm khám mới phát hiện được u tuyến giáp.
Triệu chứng thực thể
- U giáp: Thông thường các khối ung thư tuyến giáp thường biểu hiện một khối đơn độc ở một thùy hoặc eo giáp hơn là ung thư đa ổ hoặc ung thư cả hai thùy.
- Hạch cổ: Đa số là hạch nhóm VI, cảnh cùng bên, ít gặp các nhóm hạch vùng khác. Hạch thường rắn, không đau, di động được khi hạch chưa xâm lấn, hoặc di động hạn chế khi hạch to hoặc xâm lấn.
3. Cận lâm sàng
Chẩn đoán tế bào học (chọc hút kim nhỏ)
Là xét nghiệm cho kết quả nhanh, an toàn, giá trị cao trong chẩn đoán, độ chính xác vào khoảng 90-95%. Có thể làm tế bào học tại khối u hoặc tại hạch.
Siêu âm vùng cổ
Là phương pháp cần thiết giúp phân biệt u đặc và u nang. Ngoài ra, siêu âm còn cho phép xác định vị trí, số lượng, kích thước, tính chất, sự xâm lấn của u tuyến giáp và hạch cổ.
Trên hình ảnh siêu âm khối ung thư tuyến giáp thường có hình ảnh nhân đặc giảm âm, ranh giới không rõ, có thể có vôi hóa trong khối, chiều cao lớn hơn chiều rộng, hạch cổ to và tính chất hạch bất thường.
Siêu âm còn giúp hướng dẫn việc chọc hút tế bào chính xác hơn, đặc biệt là u nhỏ.
Chụp CT scan và chụp MRI vùng cổ
Chụp CT scan và chụp MRI vùng cổ giúp đánh giá kỹ hơn mức độ xâm lấn ung thư tuyến giáp và hạch với tổ chức xung quanh như khí quản, thực quản, phần mềm vùng cổ.
Xạ hình tuyến giáp
Xạ hình tuyến giáp thường dùng Iod131 (I-131). Trong chẩn đoán, tế bào ung thư tuyến giáp không hoặc ít bắt Iod và biểu hiện bởi các nhân lạnh trên xạ hình. Ngoài ra, xạ hình tuyến giáp có giá trị cao xác định tuyến giáp lạc chỗ cũng như là đánh giá khối lượng mô giáp còn lại sau phẫu thuật. Xạ hình toàn thân với I-131 rất có ích trong việc phát hiện di căn xa.
Sinh thiết tức thì trong mổ
Đây là phương pháp có độ chính xác cao giúp phẫu thuật viên quyết định phương pháp phẫu thuật ngay trong mổ.
Xét nghiệm dấu ấn ung thư và hormon tuyến giáp
- Với ung thư tuyến giáp thể biệt hoá: Xét nghiệm TG có vai trò trong việc tiên lượng và theo dõi sau điều trị.
- Với ung thư thể tủy: Xét nghiệm Calcitonin và CEA có vai trò trong tiên lượng và theo dõi sau điều trị.
- Nồng đồ hormon tuyến giáp: Trong ung thư tuyến giáp nồng độ các hormon tuyến giáp (T3, T4, FT3, FT4, TSH) trong giới hạn bình thường.
4. Phân loại ung thư tuyến giáp
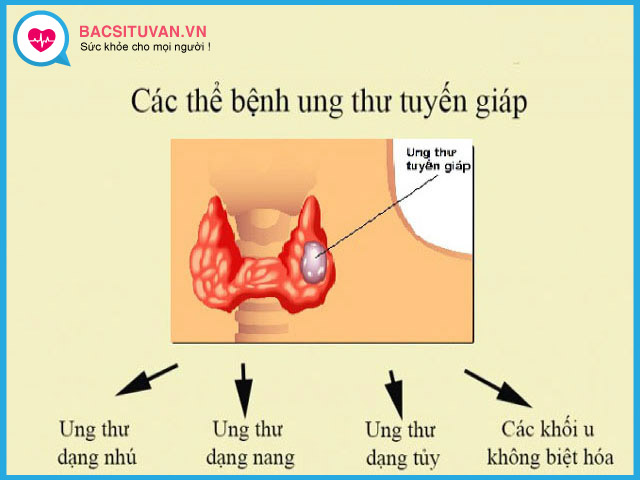
Trong thực hành lâm sàng, ung thư tuyến giáp thường chia thành 4 loại sau:
- Ung thư biểu mô tuyến giáp thể nhú
- Ung thư biểu mô tuyến giáp thể nang
- Ung thư biểu mô tuyến giáp thể tủy
- Ung thư biểu mô tuyến giáp thể không biệt hóa.
Trong đó:
- Ung thư tuyến giáp thể biệt hóa: chiếm khoảng 90% gồm thể nhú, thể nang và loại kết hợp cả thể nhú và nang. Thể này có tiến triển chậm và tiên lượng tốt, đáp ứng tốt với điều trị bằng I-131, 85-90% sống thêm được trên 10 năm.
- Ung thư tuyến giáp thể tủy: Chiếm khoảng từ 1-5%, tiên lượng xấu hơn thể biệt hóa nhưng tốt hơn thể không biệt hóa, tỷ lệ sống sau 5 năm khoảng 75%, 10 năm là 68%.
- Ung thư tuyến giáp thể không biệt hóa: Chiếm khoảng 5%, tiến triển nhanh, khi phát hiện thường đã muộn, đa số có thời gian sống thêm dưới 1 năm.
5. Chẩn đoán giai đoạn ung thư tuyến giáp

Hiệp hội ung thư Hoa Kỳ (AJCC) năm 2018 đưa ra phân loại giai đoạn ung thư tuyến giáp theo TNM:
T (tumor): Khối u nguyên phát
Tx: U nguyên phát không xác định được
T0: Không có bằng chứng của khối u nguyên phát
T1: Khối u có đường kính ≤2cm, giới hạn trong tuyến giáp
- T1a: U có đường kính ≤1cm
- T1b: U có đường kính 1-2cm
T2: U có đường kính 2-4cm, giới hạn trong tuyến giáp
T3a: U có đường kính >4cm, giới hạn trong tuyến giáp
T3b: U kích thước bất kỳ có xâm lấn ít ra ngoài tuyến giáp (như xâm lấn cơ ức giáp hoặc tổ chức xung quanh tuyến giáp).
T4: Tiến triển tại chỗ
- T4a: Khối u kích thước bất kỳ phá vỡ vỏ bao tuyến giáp xâm lấn tổ chức mô mềm dưới da, thanh quản, khí quản, thực quản hoặc thần kinh thanh quản quặt ngược.
- T4b: U kích thước bất kỳ xâm lấn cân trước sống, bao cảnh hoặc các mạch máu trung thất.
N (node): Hạch lympho trong vùng cổ và trung thất trên
Nx: Hạch vùng không xác định được
N0: Không di căn hạch
N1: Di căn đến hạch lympho vùng
- N1a: Di căn hạch nhóm VI gồm hạch trước khí quản, quanh khí quản, trước thanh quản (hạch Delphian), hoặc hạch trung thất trên (nhóm VII).
- N1b: Di căn hạch cổ cùng bên, hai bên hoặc đối bên (nhóm I, II, III, IV, V) hoặc hạch sau hầu.
M (metastase): di căn xa.
- M0: Không có di căn xa
- M1: Có di căn xa
6. Điều trị ung thư tuyến giáp
6.1. Nguyên tắc điều trị
Phẫu thuật có vai trò chủ đạo trong điều trị ung thư tuyến giáp. Điều trị bằng I-131 có vai trò bổ trợ với nhóm ung thư tuyến giáp thể biệt hoá.
Liệu pháp nội tiết giúp kiểm soát bệnh tốt hơn. Xạ trị chiếu ngoài được chỉ định cho loại ung thư không biệt hóa hoặc loại biệt hóa nhưng ở giai đoạn muộn không thể phẫu thuật được.
Điều trị bằng hóa chất và điều trị đích thường áp dụng ở giai đoạn muộn và ít hiệu quả.
6.2. Phẫu thuật
Tùy theo loại ung thư và tình trạng di căn hạch mà chỉ định phẫu thuật cắt toàn bộ hay cắt bán phần tuyến giáp, kết hợp với nạo vét hạch.
6.3. Điều trị bằng I-131 (Radioactive iodine - RAI)
- Mục tiêu: Giúp giảm tỷ lệ tái phát ở nhóm nguy cơ cao
- Chỉ định: Dành cho các loại ung thư thể biệt hóa (nhú, nang) nguy cơ cao như đa ổ, u ở giai đoạn T3, T4, di căn hạch, di căn xa và có nồng độ TG cao sau phẫu thuật cắt giáp toàn bộ. Trước khi điều trị I-131, phải được phẫu thuật cắt toàn bộ tuyến giáp.
6.4. Điều trị nội tiết
Điều trị nội tiết bằng levothyroxin sau phẫu thuật để giảm nồng độ TSH, qua đó hạn chế sự phát triển của tế bào tuyến giáp.
Với những trường hợp có nguy cơ tái phát cao nên duy trì nồng độ TSH dưới 0,1mU/L, với trường hợp nguy cơ thấp thì nên duy trì nồng độ TSH từ 0,1 đến giới hạn dưới của giá trị tham chiếu.
6.5. Xạ trị chiếu ngoài
Trong ung thư tuyến giáp biệt hóa chỉ định xạ trị là rất hạn chế bởi tế bào ung thư của thể này ít nhạy cảm với xạ trị. Xạ trị được chỉ định cho những trường hợp không có khả năng phẫu thuật, tại những vị trí tổn thương không cắt bỏ được bằng phẫu thuật.
Trong ung thư tuyến giáp thể tủy, xạ trị bổ trợ sau phẫu thuật chưa được chứng minh có vai trò rõ ràng trong điều trị. Tuy nhiên, xạ trị được chỉ định cho những trường hợp không có khả năng phẫu thuật, tại những vị trí tổn thương không cắt bỏ được bằng phẫu thuật.
Trong ung thư tuyến giáp thể không biệt hóa, xạ trị sau phẫu thuật là chỉ định gần như bắt buộc với mục đích kiểm soát tái phát tại chỗ và hệ thống hạch.
6.6. Điều trị nội khoa
Hóa trị liệu
Hóa trị được chỉ định trong trường hợp ung thư tuyến giáp thể không biệt hóa. Các phác đồ được sử dụng thường có chứa doxorubicin, paclitaxel, docetaxel, cisplatin, carboplatin. Tùy vào tình trạng bệnh mà lựa chọn phác đồ kết hợp hoặc đơn trị.
Điều trị đích
Điều trị đích trong ung thư tuyến giáp có thể kéo dài thời gian sống, giảm nhẹ triệu chứng và thường áp dụng đối với trường hợp thất bại sau điều trị I-131, hoặc chống chỉ định.
7. Theo dõi sau điều trị
Khám sức khỏe định kỳ thường xuyên giúp phát hiện sớm khối u tái phát, di căn hạch và các dấu hiệu của di căn xa khác
Các chỉ định cận lâm sàng cần phải theo dõi:
- Xét nghiệm FT4, TSH, TG huyết thanh
- Đối với ung thư tuyến giáp thể tủy: xét nghiệm calcitonin và CEA để theo dõi
- Chụp Xquang phổi phát hiện sớm di căn phổi
- Siêu âm phần mềm vùng cổ và xạ hình tuyến giáp với I-131
- Trong trường hợp TG ở mức cao >10ng/ml, mà xạ hình tuyến giáp, khám lâm sàng, siêu âm và CT scan không phát hiện tổn thương tái phát hay di căn, thì có thể được chỉ định chụp PET-CT với 18F-FDG để tìm nguyên nhân.
Ung thư tuyến giáp




