Tóm tắt nội dung
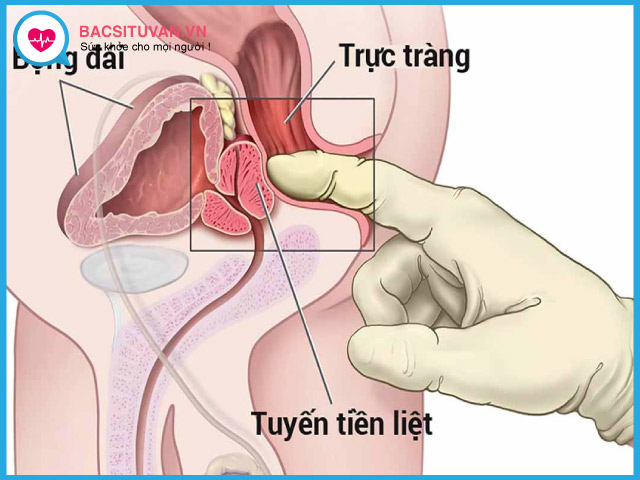
Tuyến tiền liệt chỉ có ở nam giới, là một tuyến nhỏ nằm ngay dưới bàng quang phía trước trực tràng và bao quanh niệu đạo. Tuyến tiền liệt là một phần của hệ thống sinh sản nam giới, nó sản xuất phần lớn chất nhờn tạo tinh dịch nuôi dưỡng tinh trùng. Tuyến tiền liệt cần hormon sinh dục nam testosteron để tăng trưởng và phát triển.
Tuyến tiền liệt thường được mô tả có hình dạng dẹt, kích thước như hạt dẻ, phát triển theo suốt cuộc đời nam giới. Ở tuổi trưởng thành, kích thước tuyến bình thường rộng khoảng 4cm, cao 3cm và dầy 2,5cm, trọng lượng khoảng 20g. Tuyến tiền liệt có liên quan trực tiếp đến niệu đạo và bàng quang, nên khi mắc bệnh, hai cơ quan này sẽ bị ảnh hưởng đầu tiên.
Ung thư tuyến tiền liệt xảy ra khi những tế bào bất thường phát triển trong tuyến tiền liệt. Những tế bào này có thể tiếp tục nhân lên một cách không kiểm soát được và có thể lan ra ngoài tuyến sang những bộ phận lân cận, thậm chí di căn đến các bộ phận xa của cơ thể.
Ung thư tuyến tiền liệt được coi là căn bệnh của người cao tuổi, tần suất mắc bệnh tăng tỷ lệ so với lứa tuổi, phần lớn các trường hợp phát hiện bệnh sau 50 tuổi, tuổi trung bình được chẩn đoán là 72 tuổi. Bệnh gây tử vong đứng hàng thứ 2 sau ung thư phổi.
Những nghiên cứu về ung thư tuyến tiền liệt đã làm sáng tỏ nhiều vấn đề về sinh bệnh học, nhất là sự liên quan của một số gen trong quá trình phát sinh và phát triển của bệnh và các yếu tố nguy cơ như môi trường, chế độ ăn v.v... Từ khi ứng dụng xét nghiệm định lượng PSA (prostate specific antigen) trong huyết thanh đã làm tăng lên đáng kể hiệu quả trong sàng lọc, chẩn đoán và theo dõi điều trị bệnh.
1. Các yếu tố nguy cơ của ung thư tuyến tiền liệt
Tuổi tác

Mối quan hệ giữa tuổi và nguy cơ ung thư tuyến tiền liệt rất lớn, tuổi thọ cao nguy cơ mắc bệnh càng lớn. Khoảng 10% ung thư tuyến tiền liệt xuất hiện trước tuổi 54, trong khi số người mắc trong độ tuổi từ 55 - 74 chiếm 64%. Một số tác giả cho rằng tính đặc hiệu của PSA tăng ở những người cao tuổi, do vậy làm tăng độ chính xác trong chẩn đoán bệnh.
Chủng tộc, sắc tộc
Có sự khác biệt rất lớn về tỷ lệ mắc bệnh ở các dân tộc, cao nhất ở người Mỹ gốc Phi 250/100.000 người, sau đó là người Mỹ gốc châu Âu, thấp nhất tại các nước châu Á 93,8/100.000 người tại Trung Quốc.
Cho đến nay, Việt Nam chưa có một nghiên cứu thống kê đầy đủ về tỷ lệ mắc bệnh này. Theo số liệu của Nguyễn Anh Tuấn, tỷ lệ mắc ung thư tuyến tiền liệt từ năm 1991-1995 tại Hà Nội là 1,3/100.000 người và tại Thành phố Hồ Chí Minh trong các năm 1995-1996 là 2,3/100.000 người.
Thể tích tuyến tiền liệt
Vai trò của thể tích tuyến tiền liệt trong dự báo ung thư tuyến tiền liệt là một vấn đề mới, còn gây nhiều tranh cãi. Tác giả Briganti nghiên cứu trên 3.412 trường hợp ung thư tuyến tiền liệt cho thấy thể tích tuyến càng nhỏ thì độ biệt hoá càng thấp, khả năng di căn càng lớn.
PSA vận tốc (PSAv)
Mặc dù PSAv có hạn chế nhất định trong dự báo ung thư tuyến tiền liệt nhưng lại có giá trị trong dự báo nguy cơ tử vong. Nếu PSAv > 0,35ng/ml/năm trong 10 - 15 năm trước khi được chẩn đoán ung thư tuyến tiền liệt sẽ có tỷ lệ tử vong cao hơn hẳn so với các trường hợp có PSAv < 0,35ng/ml/năm.
Tiền sử bệnh trong gia đình

Các trường hợp có bố hoặc anh em trai mắc ung thư tuyến tiền liệt có nguy cơ mắc bệnh gấp 2 - 3 lần.
Tân sản trong lớp biểu mô tuyến tiền liệt (PIN)
PIN liên quan đến nguy cơ mắc ung thư tuyến tiền liệt, 25,8% - 51% PIN biệt hoá cao phát triển thành ung thư tuyến tiền liệt.
Lối sống
Có bằng chứng cho thấy là môi trường và lối sống có thể tác động lên nguy cơ mắc bệnh ung thư tuyến tiền liệt. Chẳng hạn người châu Á có tỷ lệ mắc thấp nhất, nhưng khi một người đàn ông từ một nước châu Á di dân sang một nước phương tây thì nguy cơ mắc bệnh ung thư tuyến tiền liệt của người này gia tăng. Điều này cho thấy là những yếu tố bên ngoài như môi trường và lối sống có thể thay đổi mức nguy cơ mắc bệnh ung thư tuyến tiền liệt.
2. Triệu chứng lâm sàng ung thư tuyến tiền liệt
Ung thư tuyến tiền liệt là loại ung thư duy nhất có 2 thể:
- Thể ẩn: Không có triệu chứng gì
- Thể có biểu hiện lâm sàng: Có triệu chứng tùy theo giai đoạn
Thể ẩn không có biểu hiện các triệu chứng lâm sàng, chỉ được phát hiện khi tình cờ khám sức khỏe và sinh thiết để xét nghiệm giải phẫu bệnh hoặc được phát hiện do giải phẫu thử thi. Có khoảng 30-40% ung thư tuyến tiền liệt là ở thể ẩn.
Các dấu hiệu khiến người bệnh phải đi khám
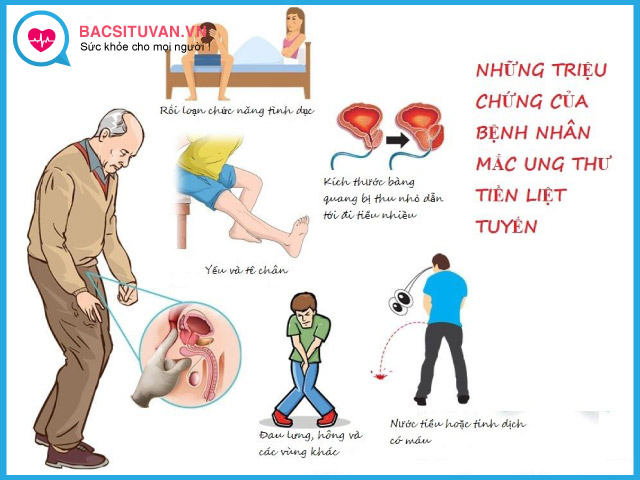
- Rối loạn tiểu tiện như bí tiểu, tiểu khó, tiểu nhiều lần, tiểu rắt…
- Các dấu hiệu về khối u lan toả hoặc đã có di căn: Tắc nghẽn lưu thông nước tiểu, tắc nghẽn của bàng quang gây cầu bàng quang, các triệu chứng ở cơ quan khác do di căn (chẳng hạn nổi hạch vùng bẹn, đau nhức xương, gãy xương…)
Các dấu hiệu về tiết niệu có thể gặp
- Tiểu khó, tiểu tia nhỏ
- Tiểu nhiều lần, mức độ khác nhau tuỳ theo sự kích thích, cảm giác đi tiểu không hết do có nước tiểu dư trong bàng quang.
- Tiểu vội, tiểu tràn, hay tiểu không tự chủ
- Bí tiếp cấp, tức đột ngột xuất hiện bí tiểu hoàn toàn.
Các dấu hiệu do khối u lan toả
Đây là các dấu hiệu chính của ung thư, thể hiện sự tiến triển không ngừng của bệnh và khác biệt hẳn so với u lành tính tuyến tiền liệt. Mức độ lan toả phụ thuộc vào giai đoạn bệnh, liên quan chặt chẽ đến độ biệt hoá của khối u.
Ở giai đoạn muộn, khối ung thư thường nhiều ổ, lan toả xâm lấn bao xơ và di căn xa, gây ra những rối loạn toàn thân trầm trọng. Lúc này thể trạng người bệnh suy sụp, kết thúc cuối cùng là tử vong.
Các dấu hiệu lan toả thường gặp là:
- Đau xương: Do khối u di căn xương
- Đau tầng sinh môn: Khối u to, lan ra vùng xung quanh
- Phù nề chi dưới: Do khối u chèn ép mạch máu, mạch bạch huyết
- Nước tiểu đục, hoặc có máu
- Xuất tinh ra máu
- Một số rất ít trường hợp có thể xuất các triệu chứng di căn đến phổi, gan, não, mắt. Khi gặp trường hợp này khiến người bệnh và cả bác sĩ mất phương hướng, là lý do thường đi khám ở các chuyên khoa khác.
- Các dấu hiệu toàn thân khác: Có thể gặp thể tình trạng xanh nhợt, thiếu máu, gầy sút, suy kiệt, phù nề toàn thân, suy thận….
3. Một số phương pháp chẩn đoán ung thư tuyến tiền liệt
Thăm khám trực tiếp khối u qua đường trực tràng bằng ngón tay
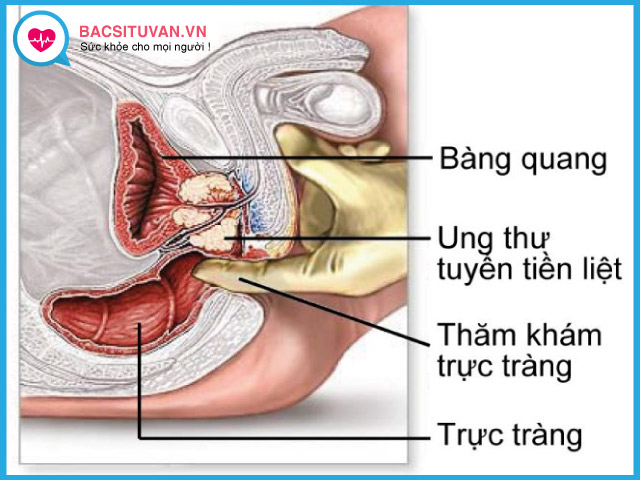
Thăm khám trực tràng bằng ngón tay là biện pháp đơn giản, nhanh chóng, chi phí thấp. Tuy nhiên chỉ phát hiện được khi khối u đã phát triển khá lớn, và nói chung chỉ phát hiện được là có khối u chứ không phân biệt được là u lành hay u ác.
Xét nghiệm định lượng PSA
PSA là kháng nguyên đặc hiệu của tuyến tiền liệt, tuy nhiên PSA còn tồn tại trong một số các tổ chức tuyến khác, nên vẫn không được gọi là đặc hiệu lý tưởng cho tuyến tiền liệt. Mặc dù còn nhiều tranh cãi, nhưng định lượng PSA vẫn được coi là hiệu quả cao nhất trong chẩn đoán, xác định giai đoạn bệnh và theo dõi sự phát triển của ung thư tuyến tiền liệt. Đặc biệt, những nghiên cứu mới được công bố cho thấy PSA có thể xác định được các trường hợp có nguy cơ phát triển thành ung thư tuyến tiền liệt trong tương lai.
Ưu điểm của PSA là mang tính khách quan, kết quả không phụ thuộc người khám. Trong nhiều nghiên cứu, các tác giả còn khẳng định xét nghiệm PSA làm tăng cơ hội phát hiện bệnh sớm, có khả năng điều trị khỏi. PSA còn là công cụ tốt để dự đoán nguy cơ, theo dõi và đánh giá kết quả sau điều trị.
Siêu âm
Siêu âm là biện pháp chẩn đoán có giá trị đối với ung thư tuyến tiền liệt, hỗ trợ quan trọng cho thăm khám lâm sàng. Do đó cần có những người chuyên sâu về siêu âm tiết niệu làm chẩn đoán.
Siêu âm trên xương mu
Siêu âm trên xương mu cho phép đánh giá những ảnh hưởng đến đường tiết niệu, đặc biệt giai đoạn muộn của bệnh. Có thể thấy thành bàng quang giãn mỏng, hay viêm dày, niệu quản bể thận giãn ứ nước do u chèn ép. Qua siêu âm có thể đánh giá được các tổn thương khác như hạch chậu, mức độ xâm lấn u vào bàng quang, ngoài ra có thể đo kích thước tuyến tiền liệt.
Nhược điểm của siêu âm trên xương mu là sử dụng đầu dò tần số thấp, khi siêu âm bị giới hạn bởi xương mu, không quan sát trực tiếp được tuyến tiền liệt, do vậy không cho được những hình ảnh rõ nét.
Siêu âm qua đầu dò trực tràng
Kỹ thuật này được sử dụng rộng rãi trong lâm sàng từ giữa thập niên 80. Siêu âm qua trực tràng sử dụng đầu dò tần số cao 5 - 7MHz nên cho hình ảnh rõ nét hơn so với siêu âm trên xương mu, có thể phát hiện được khối u có đường kính 2-4 mm, đồng thời giúp sinh thiết chính xác hơn nhờ có thiết bị định vị đi kèm với đầu dò.
Sinh thiết tuyến tiền liệt
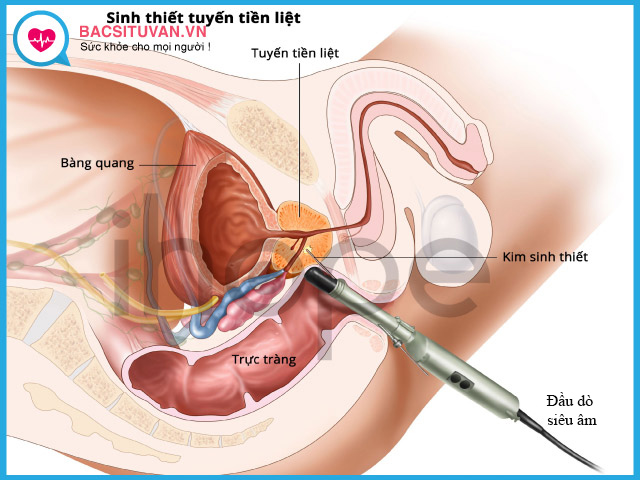
Sinh thiết đóng vai trò quyết định trong chẩn đoán sớm, chẩn đoán xác định ung thư tuyến tiền liệt. Sinh thiết dưới hướng dẫn của siêu âm qua trực tràng có độ chính xác cao. Số mẫu sinh thiết dương tính tỷ lệ mức độ phát triển u.
Một số phương pháp chẩn đoán hình ảnh
Xạ hình xương, chụp cộng hưởng từ, PET Scan, chụp cắt lớp (CT), siêu âm, XQ xương, chụp thận có tiêm thuốc cản quang…. là những phương pháp xác định giai đoạn phát triển của ung thư tuyến tiền liệt.
Chụp cắt lớp (CT scanner)
Ngày nay, với sự phát triển không ngừng của chẩn đoán hình ảnh, CT xoắn ốc ra đời từ năm 1990 với 1 đầu chụp, quay 360 độ, chụp nhanh, hình ảnh 3 chiều rõ nét, đến nay đã cải tiến thêm 64 - 320 đầu chụp, nâng số hình ảnh chụp trong 1 giây lên đáng kể, trở thành 1 biện pháp chẩn đoán hình ảnh lý tưởng trong xác định xâm lấn u, di căn hạch, phân bố mạch máu giúp cho định hướng đường hướng xử trí.
Xạ hình xương
Xạ hình xương có độ nhạy cao trong chẩn đoán di căn xương. Xạ hình xương cần được phối hợp với khám xương để chẩn đoán phân biệt với các triệu chứng đau xương khác như viêm xương khớp, thoát vị đĩa đệm... Xạ hình xương dương tính không đặc hiệu riêng cho ung thư tuyến tiền liệt. Trong khi kết quả xạ hình xương âm tính rất có giá trị trong đánh giá trước và sau điều trị.
PET Scan
PET Scan là phương pháp xác định giai đoạn bệnh hiện đại dựa trên các hình ảnh cắt lớp được chụp sau khi tiêm các hoạt chất phóng xạ như 18 - Fluoro - Deoxy Glucose (FDG). Các chất phóng xạ này sẽ tích tụ lại những nơi tăng chuyển hoá glycolyse do ung thư. Ưu điểm của phương pháp này là có khả năng phát hiện di căn sớm.
3. Các giai đoạn phát triển của ung thư tuyến tiền liệt
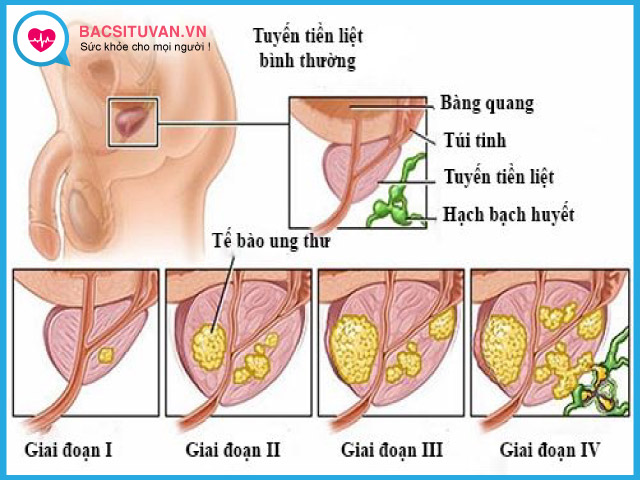
Ung thư tuyến tiền liệt được chia thành 4 giai đoạn như sau:
Giai đoạn 1
Khối u chỉ khu trú ở tuyến tiền liệt và không thể cảm nhận trong thăm khám trực tràng hoặc không phát hiện được trên chẩn đoán hình ảnh. Giai đoạn này nói chung rất khó phát hiện.
Mô ung thư ở giai đoạn này giống mô tuyến tiền liệt bình thường và đa số là phát hiện khi thực hiện phẫu thuật mổ phì đại tuyến tiền liệt.
Giai đoạn 2
Được chia thành 2A và 2B. Ở giai đoạn này, các xét nghiệm hình ảnh cũng rất khó để phát hiện do kích thước khối u quá nhỏ. Nếu kích thước khối u lớn hơn 1 chút thì có thể cảm nhận qua thăm khám trực tràng.
Tế bào ung thư chưa lan ra khỏi tuyến tiền liệt nhưng có xu hướng phát triển nhanh và bất thường hơn so với các tế bào bình thường. Khối u đã lớn hơn giai đoạn 1, có thể khám thấy qua thăm khám trực tràng và thường phát hiện qua sinh thiết khi có tăng PSA.
Giai đoạn 3
Tế bào ung thư đã hình thành khối u kích thước khá lớn, xâm các mô xung quanh, có thể lan sang các túi tinh.
Giai đoạn 4
Ung thư tiền liệt tuyến đã di căn rộng, thường đến hạch bạch huyết, bàng quang, trực tràng hoặc thậm chí đến gan, xương, phổi. Việc điều trị và kiểm soát di căn của ung thư tiền liệt tuyến lúc này rất khó khăn, thường chỉ có thể điều trị kéo dài thời gian sống.
4. Điều trị ung thư tuyến tiền liệt
Xu hướng điều trị hiện nay của bệnh ung thư tuyến tiền liệt là cá nhân hóa việc điều trị, nghĩa là phương pháp điều trị sẽ được thay đổi để phù hợp với từng giai đoạn của bệnh nhằm tối đa hóa việc điều trị.
Có một số phương pháp điều trị ung thư tiền liệt tuyến như sau:
- Phẫu thuật: Phẫu thuật cắt bỏ toàn bộ tuyến tiền liệt, hai túi tinh cùng với nạo hạch vùng chậu hai bên. Phương pháp này có thể áp dụng khi khối u còn nằm khu trú ở trong tuyến tiền liệt (ứng với giai đoạn 1 hoặc 2 của bệnh).
- Điều trị nội tiết: Vì ung thư tuyến tiệt liệt nhạy với nội tiết tố nam nên việc cắt hai tinh hoàn hoặc dùng thuốc ức chế làm giảm nội tiết tố nam sẽ cắt nguồn cung cấp tiết tố nam giúp ngăn chặn khối u phát triển.
- Xạ trị: Chiếu tia phóng xạ để diệt các tế bào ung thư, chiếu xạ từ ngoài gọi là xạ trị ngoài còn cấy các hạt phóng xạ vào trong lòng tuyến gọi là xạ trị trong.
- Hóa trị: Không phải là phương pháp điều trị tận gốc với ung thư tiền liệt tuyến mà được dùng trong giai đoạn điều trị nội tiết không còn đáp ứng nữa.
5. Dự phòng ung tuyến tiền liệt
Ung thư tuyến tiền liệt có thể phòng ngừa dựa vào một số biện pháp sau:
- Xây dựng chế độ ăn uống lành mạnh, hạn chế thịt màu đỏ và bổ sung nhiều chất xơ
- Kiểm tra sức khỏe định kì để tầm soát nguy cơ ung thư, đặc biệt là xét nghiệm PSA để phát hiện sớm ung thư ở giai đoạn đầu khi hầu như triệu chứng là chưa có
- Tăng cường vận động, thể dục thể thao hợp lý
- Có một chế độ sinh hoạt khoa học và nghỉ ngơi hợp lý.
Ung thư tuyến tiền liệt




