Tóm tắt nội dung
Tác nhân gây bệnh viêm mủ nội nhãn là các vi khuẩn xâm nhập vào mắt do vết thương hở, sau phẫu thuật mắt hoặc qua đường máu.
Viêm mủ nội nhãn khi phản ứng viêm mủ còn khu trú ở trong lòng nhãn cầu. Còn khi phản ứng viêm đã lan ra các lớp vỏ nhãn cầu và tổ chức hốc mắt thì được gọi là viêm mủ toàn nhãn cầu.
Viêm mủ nội nhãn là một trường cấp cứu trong nhãn khoa vì tiên lượng thị lực liên quan trực tiếp đến thời điểm bắt đầu điều trị. Nếu được điều trị kịp thời, nhiễm trùng nội nhãn thường được kiểm soát tốt, hiếm có trường hợp lan ra ngoài giới hạn của mắt hay hốc mắt, hệ thần kinh.
1. Nguyên nhân gây viêm mủ nội nhãn
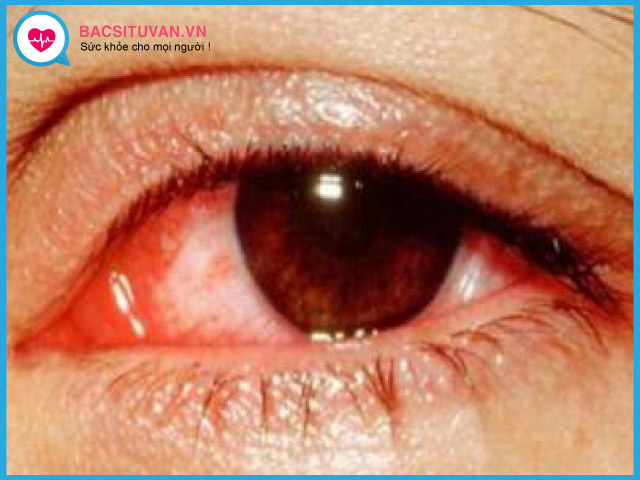
Viêm mủ nội nhãn là bệnh cảnh thường gặp sau vết thương xuyên nhãn cầu hoặc sau phẫu thuật nội nhãn, như phẫu thuật đục thủy tinh thể, phẫu thuật cắt bè, phẫu thuật cắt dịch kính….
Ngoài ra, vi khuẩn gây viêm mủ nội nhãn có thể xâm nhập vào nhãn cầu theo đường máu do nhiễm trùng máu hay nhiễm trùng ở cơ quan khác trong cơ thể. Nhưng trường hợp này rất hiếm xảy ra.
Vi khuẩn gây bệnh viêm nội nhãn thường gặp là vi khuẩn Gram dương, chiếm khoảng 60 – 70%. Vi khuẩn Gram âm và kị khí ít gặp hơn nhưng nếu gặp thì thường nặng. Một số trường hợp có thể phối hợp nhiều loại vi khuẩn, hợp bội nhiễm nấm.
Một số yếu tố nguy cơ như suy giảm miễn dịch, các bệnh lý nhiễm trùng tại mắt, quanh mắt... có thể tạo điều kiện cho sự phát triển của viêm mủ nội nhãn.
2. Chẩn đoán viêm mủ nội nhãn
Biểu hiện lâm sàng
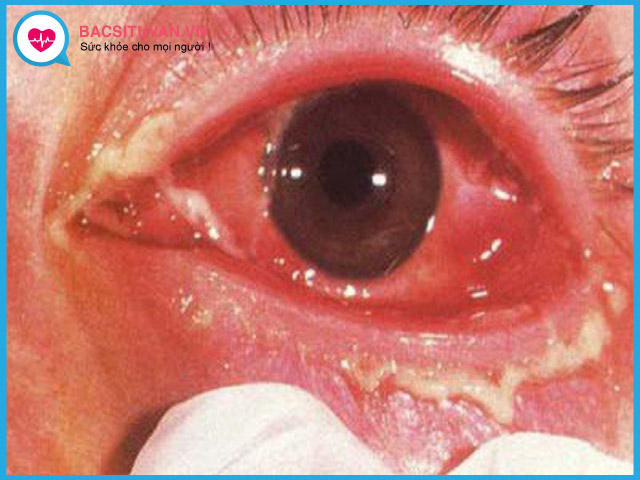
Thể cấp tính bệnh thường biểu hiện sau vết thương hở hay sau phẫu thuật mắt trong tuần đầu. Các triệu chứng thường rầm rộ như:
Triệu chứng cơ năng với các phản ứng viêm biểu hiện:
- Sưng nề mi mắt, chảy nước mắt, khó mở mắt.
- Nóng: có cảm giác nóng ở mi và mắt.
- Đỏ: mi và kết mạc đỏ rực lên.
- Đau nhức mắt, buồn nôn, có thể kèm nhức đầu.
- Nhìn mờ, sợ ánh sáng.
Khám thực thể tại mắt bằng sinh hiển vi, có thể phát hiện:
- Phản ứng thể mi dương tính.
- Nhãn áp có thể tăng.
- Hai mi sưng nề, bóng đỏ, nhãn cầu có thể lồi.
- Kết mạc cương tụ toàn bộ (cả hệ thống nông và sâu).
- Giác mạc phù, có tủa sau giác mạc, có thể có áp xe giác mạc.
- Tiền phòng: có thể có ngấn mủ tiền phòng.
- Đồng tử thường dính, kém giãn, có thể thấy màng xuất tiết diện đồng tử. Ánh đồng tử kém hồng, xám, vàng.
- Thể thuỷ tinh có thể đục vỡ, hoá mủ.
- Dịch kính đục theo nhiều mức độ: vẩn đục nhẹ có thể xem lờ mờ đáy mắt, nặng có thể thấy dich kính đục trắng ánh vàng bẩn (ánh đồng tử tối).
- Đáy mắt: thường không soi được do vẩn đục các môi trường trong suốt, nếu còn soi được có thể thấy võng mạc có xuất tiết hay hoại tử võng mạc, viêm tắc mạch võng mạc.
- Thị lực giảm sút nhiều
- Triệu chứng toàn thân có thể gặp: sốt cao, mệt mỏi, đau nhức toàn nhân.
Thể mạn tính các triệu chứng thường không điển hình, biểu hiện giống như một viêm màng bồ đào âm ỉ. Khám thấy có tế bào viêm trong tiền phòng hoặc dịch kính. Có thể nhìn mờ, chói sáng, nhức mắt nhẹ.
Cận lâm sàng
- Soi tươi (soi trực tiếp) tìm vi khuẩn.
- Nuôi cấy vi khuẩn và kháng sinh đồ.
Đây là 2 xét nghiệm vi sinh chính, thường thực hiện và có giá trị chẩn đoán cao. Bệnh phẩm là dịch hút trong tiền phòng hoặc chọc hút dịch kính. Kết quả có thể xác định được chính xác tác nhân gây bệnh là loại vi khuẩn nào.
Có một số trường hợp gặp nhiều tác nhân gây bệnh trên cùng một mắt hoặc kết hợp với 2 loại vi khuẩn và nấm.
- Xét nghiệm PCR: nếu có điều kiện có thể làm xét nghiệm PCR và giải trình tự gen cho kết quả dương tính cao hơn và nhanh hơn (khoảng 6 giờ) so với làm xét nghiệm nuôi cấy vi khuẩn thông thường (sau 48 giờ).
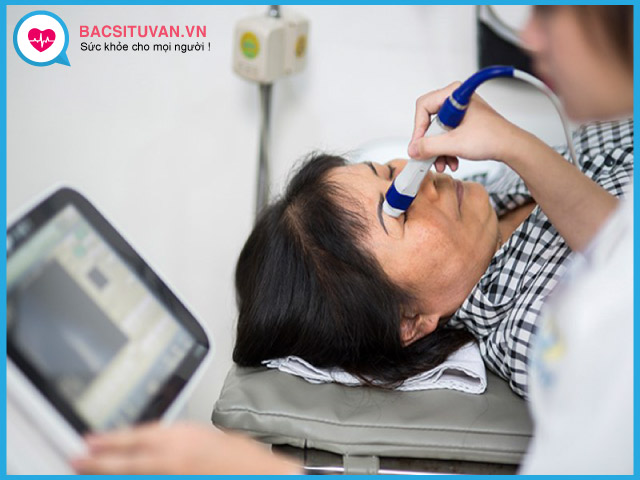
- Siêu âm mắt: giúp đánh giá tình trạng dịch kính, võng mạc, có hay không có dị vật nội nhãn, hoặc sót mảnh nhân trong buồng dịch kính. Trong viêm mủ nội nhãn dịch kính thường đục hoặc có đám tổ chức liên kết dày.
3. Chẩn đoán xác định
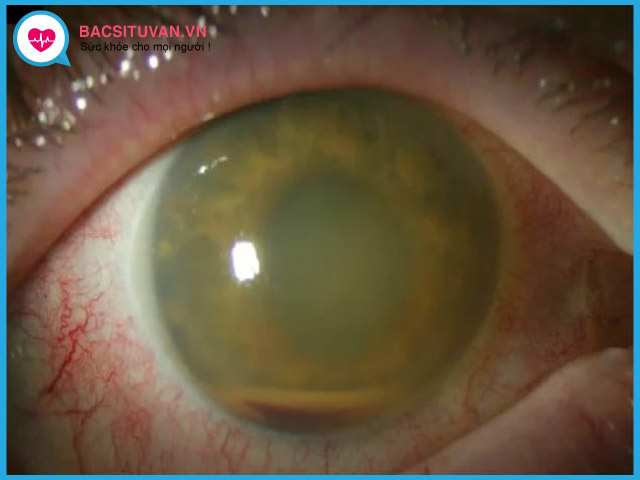
Cần nghĩ đến viêm mủ nội nhãn sau chấn thương xuyên nhãn cầu khi có đau trong mắt tăng lên bất thường, giảm thị lực nhiều, mủ tiền phòng hay áp xe giác mạc. Chú ý các vết thương có kèm theo dị vật nội nhãn, vỡ thể thuỷ tinh… là những yếu tố nguy cơ cao gây viêm mủ nội nhãn.
Căn cứ vào khám lâm sàng, kết quả xét nghiệm vi sinh và kết quả siêu âm. Được chẩn đoán là viêm mủ nội nhãn khi:
Lâm sàng: đau nhức mắt, giảm thị lực, giác mạc phù đục, tiền phòng có mủ, ánh đồng tử kém hồng (vàng hoặc xám), dịch kính vẩn đục
Kết quả xét nghiệm:
- Xét nghiệm vi sinh: phát hiện vi khuẩn trong dịch tiền phòng hoặc dịch kính
- Xét nghiệm PCR: phát hiện mật mã di truyền của vi khuẩn.
4. Điều trị viêm mủ nội nhãn
4.1. Nguyên tắc chung
- Nếu có vết thương xuyên nhãn cầu phải khâu vết thương
- Nếu có dị vật nội nhãn cần lấy dị vật ra khỏi nhãn cầu.
- Điều trị kháng sinh sớm, mạnh, phổ rộng và có khả năng thấm tốt vào nội nhãn.
- Khi có kết quả kháng sinh đồ phải dùng kháng sinh theo kháng sinh đồ.
- Phối hợp điều trị với corticoid khi không nhiễm nấm.
- Viêm mủ nội nhãn do nấm: tuyệt đối không dùng chống viêm bằng corticoid.
- Trường hợp viêm mủ nội nhãn nặng không đáp ứng điều trị nội khoa có chỉ định phẫu thuật phối hợp cắt dịch kính mủ, có thể kết hợp bơm dầu Silicon nội nhãn.
4.2. Điều trị cụ thể
Điều trị nội khoa viêm mủ nội nhãn do vi khuẩn: điều trị chủ đạo là thuốc kháng sinh, kháng viêm, chống phù, an thần.
Thuốc kháng sinh

- Kháng sinh có thể dùng 1 hoặc phối hợp từ 2 nhóm kháng sinh trở lên tuỳ thuộc vào mức độ bệnh và loại thuốc có, như thuốc nhỏ mắt, uống thuốc, tiêm cạnh nhãn cầu, tiêm nội nhãn, tiêm bắp, tiêm tĩnh mạch.
- Tại chỗ: dung dịch và mỡ kháng sinh tra mắt, phù hợp với loại vi khuẩn tìm thấy ở kết quả xét nghiệm vi sinh.
- Toàn thân: dùng loại kháng sinh thích hợp với loại vi khuẩn tìm thấy ở kết quả soi tươi, soi trực tiếp hoặc kết quả nuôi cấy.
Vi khuẩn Gram âm: thường dùng nhóm Gentamycine, Amikacine, Ceftazidime, kháng sinh nhóm Quinolon.
Vi khuẩn Gram dương: dùng Vancomycine.
Tiêm kháng sinh trực tiếp nội nhãn, tức là tiêm kháng sinh vào buồng dịch kính. Có thể tiêm:
- Ceftazidime 2,25mg/0,1ml hoặc
- Gentamycin 0,2mg/0,1 ml đến 0,4mg/0,1ml hoặc
- Amikacin 0,4 mg hoặc
- Vancomycin 1mg/0,1ml (dựa vào kết quả kháng sinh đồ)
Cân nhắc khi tiêm kháng sinh nội nhãn lần thứ hai. Có thể kết hợp tiêm kháng sinh dưới kết mạc.
Thuốc kháng viêm, chống dính
- Glucocorticoid
- Thuốc giãn đồng tử: có thể nhỏ dung dịch Atropin 1% – 4%, mỡ Atropin
Các loại thuốc khác có thể dùng: giảm phù, vitamin tăng sức đề kháng.
Thuốc an thần: nếu có dấu hiệu căng thẳng, đau đầu, mất ngủ, kích động thì phải cho dùng thuốc an thần.
Chú ý: nếu có tăng nhãn áp thì phải điều trị hạ nhãn áp bằng thuốc tra hoặc thuốc uống.
5. Dự phòng bệnh viêm mủ nội nhãn
Để dự phòng viêm mủ nội nhãn, cần thực hiện:
- Phát hiện sớm vết thương xuyên nhãn cầu và điều trị cấp cứu khâu vết thương, lấy dị vật nội nhãn sớm (nếu có) dùng kháng sinh phổ rộng, liều cao ngay từ đầu.
- Đảm bảo các nguyên tắc vô trùng trong phẫu thuật mắt.
- Điều trị dự phòng kháng sinh trước, trong và sau các phẫu thuật nội nhãn.
- Viêm mủ nội nhãn cần được chẩn đoán sớm và điều trị cấp cứu để hạn chế mất chức năng hoặc khoét bỏ nhãn cầu.
- Đề phòng chấn thương mắt: tuyên truyền giáo dục cho người dân biết cách đề phòng chấn thương mắt, đặc biệt đối với học sinh, người lao động, phải tuân thủ quy định về an toàn lao động.
- Khi chấn thương mắt phải đến cơ sở y tế khám ngay, kịp thời, không tự ý điều trị.
Viêm mủ nội nhãn




